У людей с наследственным заболеванием, известным как нейрофиброматоз типа 1, или NF1, часто развиваются доброкачественные опухоли, развивающиеся вдоль нервов.
Иногда эти опухоли могут превращаться в агрессивный рак, но до сих пор не было хорошего способа установить когда происходит эта трансформация.
Исследователи из Центра исследований рака Национального института рака (NCI), входящего в состав Национального института здравоохранения, и Медицинской школы Вашингтонского университета разработали анализ крови, который, по их мнению, в один прекрасный день может стать высокочувствительным и недорогим методом раннего выявления рака у людей с NF1. Анализ крови также может помочь врачам отслеживать, насколько хорошо пациенты реагируют на лечение рака.
Результаты исследования Jeffrey J. Szymanski et al. Cell-free DNA ultra-low-pass whole genome sequencing to distinguish malignant peripheral nerve sheath tumor (MPNST) from its benign precursor lesion: A cross-sectional study (Полногеномное секвенирование внеклеточной ДНК для отличия злокачественной опухоли оболочки периферического нерва (MPNST) от ее доброкачественного предшественника: кросс-секционное исследование) опубликованы в журнале PLOS Medicine.
NF1 - самый распространенный синдром предрасположенности к раку, которым страдает 1 из 3 000 человек во всем мире. Это заболевание, вызванное мутацией в гене под названием NF1, почти всегда диагностируется в детстве. Примерно у половины людей с NF1 развиваются большие, но доброкачественные опухоли на нервах, называемые плексиформными нейрофибромами. У 15% людей с плексиформной нейрофибромой эти доброкачественные опухоли превращаются в агрессивную форму рака, известную как злокачественная опухоль оболочки периферического нерва (malignant peripheral nerve sheath tumor) или MPNST. Пациенты с MPNST имеют плохой прогноз, поскольку рак может быстро распространяться и часто становится устойчивым к химиотерапии и облучению. Пациенты с диагнозом MPNST в 80% случаев умирают в течение пяти лет.
"Представьте себе, что вам предстоит прожить жизнь с таким синдромом предрасположенности к раку, как NF1. Это как тикающая бомба", - говорит соавтор исследования Джек Ф. Шер. "Врачи будут следить за раковыми опухолями, и вы будете следить за ними, но на самом деле вы хотите обнаружить трансформацию в рак как можно раньше".
В настоящее время врачи используют либо сканирование (МРТ или ПЭТ-сканирование), либо биопсию, чтобы определить, трансформировалась ли плексиформная нейрофиброма в MPNST. Однако результаты биопсии не всегда точны, а сама процедура может быть крайне болезненной для пациентов, поскольку опухоли растут вдоль нервов. В то же время тесты с визуализацией дорогостоящие и также могут быть неточными.
"Сейчас у нас нет инструментария, который помог бы нам определить, что внутри этой большой, объемной доброкачественной плексиформной нейрофибромы готовится что-то плохое, и она превращается в MPNST", - говорит Шерн. Поэтому мы подумали: "А что если мы разработаем простой анализ крови, где вместо МРТ всего тела или ПЭТ-сканирования мы могли бы просто взять пробирку с кровью и сказать, есть ли у пациента MPNST или нет?".
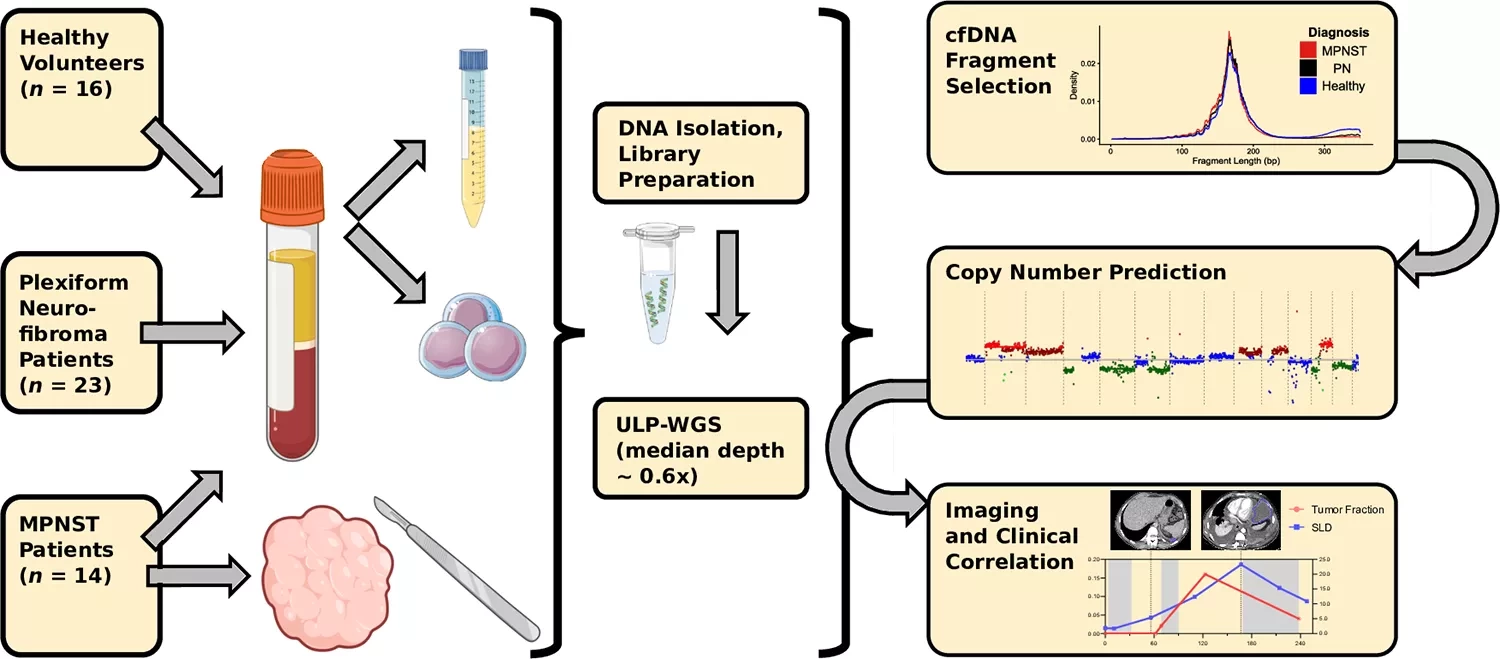
Для достижения этой цели Шерн и коллеги собрали образцы крови у 23 человек с плексиформной нейрофибромой, 14 пациентов с MPNST, которые еще не прошли лечение, и 16 здоровых людей без NF1. Большинство участников исследования были подростками и молодыми взрослыми - возрастная группа, в которой чаще всего развивается MPNST. Исследователи выделили из образцов крови внеклеточную ДНК и использовали технологию полногеномного секвенирования для поиска различий в генетическом материале между тремя группами.
Внеклеточная ДНК пациентов с MPNST имела ряд особенностей, которые отличали ее от ДНК в двух других группах. Например, у пациентов с MPNST фрагменты свободной ДНК были короче, чем у людей с плексиформной нейрофибромой или без NF1. Кроме того, доля внеклеточной ДНК, происходящей из опухолей - так называемая "опухолевая фракция плазмы" - в образцах крови была намного выше у людей с MPNST, чем у людей с плексиформной нейрофибромой. В совокупности эти различия позволили исследователям с точностью 86% отличить пациентов с плексиформной нейрофибромой от пациентов с MPNST.
У участников исследования с MPNST фракция опухоли в плазме крови также соответствовала тому, насколько хорошо они реагировали на лечение. Другими словами, если после лечения фракция опухоли в плазме уменьшалась, размер и количество опухолей (по данным визуализации) также уменьшались. Увеличение фракции опухоли в плазме крови было связано с метастатическим рецидивом. "Вы можете представить себе, как пациент проходит курс химиотерапии. Этот анализ крови может легко и быстро позволить нам определить, идет ли болезнь на спад или, может быть, даже совсем проходит", - говорит Шерн.
"И если вы провели операцию и удалили MPNST, а анализ крови оказался отрицательным, вы можете использовать его для дальнейшего наблюдения за пациентом, чтобы узнать, не вернется ли опухоль".
Шерн отметил, что одним из ограничений текущего исследования является его небольшой размер, хотя в него вошли люди с NF1 из двух крупных больниц. Исследователи планируют провести более масштабное исследование с большим количеством пациентов. Шерн говорит, что цель исследователей - повысить точность анализа крови с 86% до почти 100%. Один из подходов заключается в совершенствовании генетического анализа, чтобы сосредоточиться на генах, которые участвуют в развитии MPNST.
Простой и недорогой анализ крови для раннего выявления MPNST у пациентов с NF1 был бы особенно полезен в развивающихся странах и других районах с ограниченными ресурсами, где доступ к оборудованию и опыту, необходимым для проведения визуализации, ограничен, считает Шерн.
Анализы крови такого типа также могут применяться для раннего выявления и мониторинга пациентов с другими предрасполагающими к раку генетическими нарушениями, такими как множественная эндокринная неоплазия, при которой доброкачественные опухоли могут стать раковыми, или синдром Ли-Фраумени, который повышает риск развития нескольких видов рака.
"Это прекрасная возможность применить эти технологии, когда мы можем использовать простой анализ крови для обследования населения, входящего в группу риска", - сказал Шерн.