Исследователи из Университета Цюриха выявили первый биомаркер, который может достоверно предсказать, у каких пациентов разовьются тяжелые симптомы.
У многих людей, инфицированных вирусом SARS-CoV-2, симптомы отсутствуют или выражены слабо. Однако некоторые пациенты страдают от тяжелых, угрожающих жизни форм COVID-19 и нуждаются в интенсивной медицинской помощи и аппарате искусственной вентиляции легких. Многие из этих пациентов в конечном итоге погибают от болезни или получают значительные долгосрочные негативные последствия для здоровья. Чтобы выявлять и лечить таких пациентов на ранней стадии, необходимы прогностические биомаркеры, способные распознать тех, кто подвержен риску развития тяжелой формы COVID-19.
Группа под руководством Буркхарда Бехера из Института экспериментальной иммунологии Цюрихского университета совместно с исследователями из Тюбингена, Тулузы и Нанта обнаружила такой биомаркер - количество натуральных Т-киллеров в крови. Эти клетки являются частью раннего иммунного ответа.
"Количество естественных Т-киллеров в крови может быть использовано для прогнозирования тяжелых случаев COVID-19 с высокой степенью достоверности - даже в первый день пребывания пациента в больнице", - говорит Буркхард Бехер.
Новый тест на биомаркеры помогает врачам решить, какие организационные и лечебные меры необходимо предпринять для пациентов с COVID-19. "Предиктивные биомаркеры очень полезны для принятия таких решений. Они помогают врачам обеспечить пациентам с тяжелыми симптомами наилучший уход", - говорит Штефани Кройтмайр, первый автор исследования, опубликованного в Immunity. "Наши результаты также позволяют исследовать новые методы лечения против COVID-19".
Быстрое ухудшение здоровья пациентов с COVID-19 вызвано чрезмерной реакцией иммунной системы организма. "Организм производит цитокины с большой скоростью, что приводит к "цитокиновой буре" и вызывает массивное воспаление. Иммунные клетки вторгаются в легкие, где нарушают газообмен", - объясняет Бехер. Чтобы обнаружить иммунные клетки и цитокины в образцах пациентов, исследователи использовали цитометрию высокого разрешения. Эта технология позволяет охарактеризовать множество поверхностных и внутриклеточных белков в миллионах отдельных клеток и обработать их с помощью компьютерных алгоритмов.
Многие другие патогены, помимо SARS-CoV-2, могут вызывать пневмонию - и тем самым вызывать иммунный ответ. Иммунный ответ, вызванный COVID-19, был изучен достаточно широко, но точная природа иммунного ответа на SARS-CoV-2 до сих пор остается неясной. Чтобы охарактеризовать этот ответ, исследователи также проанализировали образцы крови пациентов с тяжелой пневмонией, вызванной не новым коронавирусом, а другим возбудителем. Сравнивая иммунные реакции пациентов с COVID-19 с реакциями контрольной группы, исследователи смогли определить уникальные характеристики иммунного ответа при SARS-CoV-2.
"Иммунные реакции на различные пневмонии очень похожи и являются частью общей воспалительной реакции организма, что часто наблюдается у пациентов в реанимации. Однако когда речь идет о COVID-19, Т-клетки и естественные клетки-киллеры демонстрируют уникальное поведение и создают своеобразный паттерн в иммунной системе - иммунную сигнатуру, специфичную для COVID-19", - объясняет Бехер.
Stefanie Kreutmair et al. Различные иммунологические признаки отличают тяжелую форму COVID-19 от критической пневмонии, вызванной не-SARS-CoV-2 (аннотация).
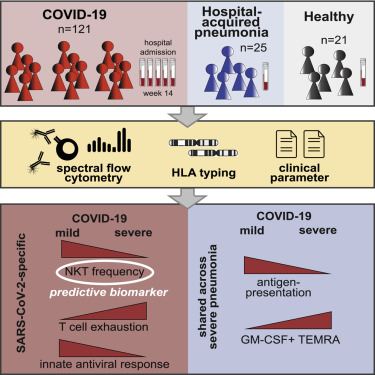
Иммунное профилирование пациентов с COVID-19 выявило многочисленные изменения как врожденного, так и адаптивного иммунитета. Однако, являются ли эти изменения специфичными для SARS-CoV-2 или обусловлены общим воспалительным ответом, характерным для тяжелобольных пациентов с пневмонией, остается неизвестным. В данном исследовании мы сравнили иммунный профиль тяжелых пациентов с COVID-19 и пациентов отделения интенсивной терапии с пневмонией, не вызванной SARS-CoV-2, используя лонгитюдную спектральную цитометрию высокого разрешения единичных клеток и алгоритмизированный анализ.
При обеих пневмониях - COVID-19 и не-SARS-CoV-2 - наблюдалось усиление экстренного миелопоэза и проявлялись признаки паралича адаптивного иммунитета. Однако патологические иммунные признаки, указывающие на истощение Т-клеток, были характерны только для COVID-19. Объединение профилирования единичных клеток с прогнозируемой способностью связывания пептидов SARS-CoV-2 с HLA-профилем пациентов еще больше связало иммунопатологию COVID-19 с нарушением распознавания вируса.
В целях клинического применения количество циркулирующих NKT-клеток было определено как прогностический биомаркер для исхода заболевания. Наша сравнительная иммунная карта служит для определения стратегий лечения, направленных на вмешательство в иммунопатологический каскад, характерный только для тяжелой формы COVID-19.